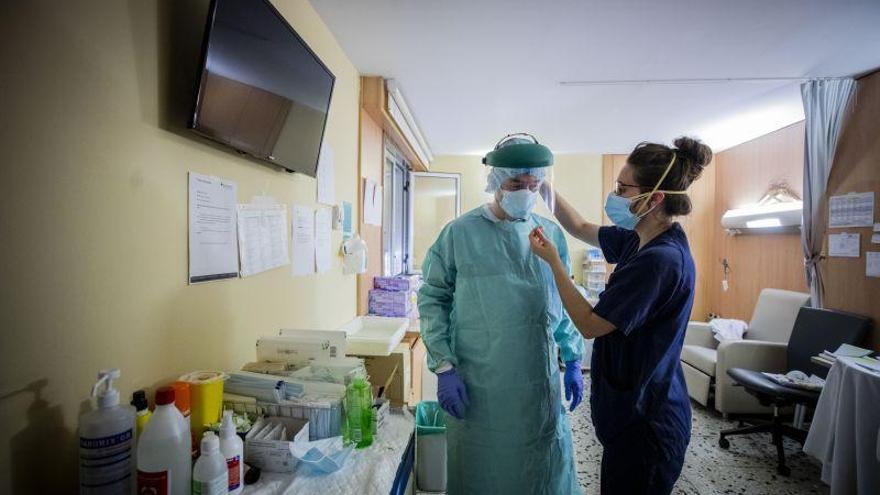
El coronavirus lo ha cambiado todo. También la fisonomía de los hospitales, epicentro de la pandemia desde que irrumpió, hace dos meses, con una fuerza descomunal e implacable. Estos centros sanitarios, escenario de la tenaz lucha del ser humano contra ese poderoso enemigo invisible, toman oxígeno ahora que lo peor ha pasado.
Atrás quedan jornadas interminables de agonía y amargura en las que los fallecimientos se contaban por decenas y se habilitaban ucis adicionales ante la imposibilidad de dar abasto. El virus arrasó con todo, obligando a un brutal esfuerzo a los profesionales sanitarios a los que la falta de material de protección se lo puso todo aún más difícil. Ahora, la situación es otra. El peligro sigue ahí, pero su amenaza es menor. La situación parece controlada a expensas de rebrotes que se dan por seguros, pero el covid-19 ya no será ese enemigo desconocido que ataca a traición.
La transformación, como el virus, no entiende de sectores y afecta por igual a la sanidad pública y a la privada. Juntos batallaron cuando el adversario obligaba a unir fuerzas y recursos y juntos recorren ahora el camino hacia una nueva normalidad marcada por la imperiosa necesidad de dar, ofrecer y transmitir seguridad y tranquilidad al paciente. Los hospitales, desde ya, impondrán una estricta división en la que un circuito se destinará de forma exclusiva a pacientes convencionales mientras que el otro se dedicará exclusivamente al abordaje y tratamiento del covid-19. «Dos hospitales en uno», define el gerente de Quirón, Miguel Ángel Eguizábal.
Evitar las aglomeración es vital. Para ello se han marcado espacios para fijar la separación pertinente entre personas. Se ocupará una silla y se dejan libre las dos siguientes, se instará al usuario a acudir solo al centro hospitalario siempre que sea posible. Si la compañía es ineludible (en caso de menores, discapacitados o personas que necesitan apoyo emocional), la nueva concepción indica la idoneidad de que solo haya un acompañante.
Esa firme pretensión de evitar aglomeraciones alcanzará, por supuesto, a las consultas. Habrá menos, se exigirá puntualidad suiza en la entrada y salida del paciente y no habrá más de una persona esperando mientras el sanitario atiende a un paciente. «Si antes teníamos una consulta cada diez minutos ahora será cada quince. Si antes se hacía una resonancia o un escáner cada media hora, pasará a ser cada tres cuartos. Se van a hacer menos pruebas pero con la intención de ganar en seguridad para evitar esas aglomeraciones», indica el gerente de Quirón.
Y, por supuesto, ganará terreno la consulta no presencial, de obligado cumplimiento en los centros sanitarios durante la fase más dura de la pandemia y un recurso a seguir mientras perdure el riesgo. «La redistribución será progresiva a la hora de citar. Se valorará quién debe acudir y quién no, preguntando al paciente si tiene síntomas respiratorios en caso de que pudiera estar afectado por el covid y, en ese caso, tomar medidas», explica Joaquín Costán, director del hospital Clínico de Zaragoza. «También habrá que reorganizar turnos. Hasta ahora el trabajo siempre se hacía de mañana ( de 8 a 15.00), sobre todo en Especializada, pero la mayor distancia social obligaría también a ampliar horarios y el paciente podría venir también por la tarde aunque eso depende de la dirección general de Asistencia sanitaria y de los servicios centrales», añade.
En Quirón ya se está poniendo en marcha una doble vía a través del teléfono y por videoconsulta. «Tenemos un proyecto piloto que está funcionando bien en dermatología y ginecología y también se va a llevar a cabo en medicina de familia y reproducción asistida. Se trata de compaginar esos recursos con la consulta presencial y que el médico pueda llevar a cabo ambas cosas. No es lo mismo tener que venir a por unos resultados que indican que el paciente puede hacer vida normal que una exploración obligada de abdomen», expone Eguizábal.
Si la reacción ante la irrupción de la pandemia tuvo que ser rápida, la vuelta a cierta normalidad «deberá ser más pausada y sujeta a mecanismos de alerta», advierte Costán, que incide en la necesidad de mantener esas medidas de aislamiento a todos los pacientes, «sean por covid-19 o no» para evitar contagios. Con ese objetivo, los centros ya han instalado mamparas en los puntos de atención del hospital, marcado líneas en el suelo para determinar la distancia de seguridad entre personas y se entregará, como en Quirón, una mascarilla y se invitará a las manos con gel desinfectante a cada paciente que acceda al centro, después de haber sido sometido ya a todas las pruebas pertinentes.
La atención al paciente requerirá una preparación especial en función de las necesidades. «No es lo mismo un otorrino que debe explorar las vías aéreas de un paciente que un traumatólogo, que quizá solo necesitará una mascarilla, al igual que el paciente. Habrá que estudiar cada escenario, pero lo que antes se hacía sin protección ahora no será así y el nivel de esta dependerá del riesgo de contagio», indica Costán, que incide en que se profundizará en la higiene de manos en todos los profesionales, que, al menor síntoma, informarán a Prevención de Riesgos Laborales para ser sometidos a una prueba PCR.
El paciente con covid-19, pues, seguirá marcando el futuro inmediato de los hospitales. Tal vez ya no del mismo modo que lo ha hecho en las últimas semanas, en cuyo punto más álgido de incidencia, centros como Quirón, en el que la actividad llegó a reducirse hasta un 40%, llegó a acoger hasta siete enfermos en su unidad de cuidados intensivos y 24 hospitalizados.
En el Clínico, el hospital aragonés con mayor presencia de pacientes afectados por el coronavirus, el camino pausado hacia la nueva normalidad estará marcado por esa diferenciación de itinerarios pero que lo cambiará todo. «El paciente, sea o no de covid-19, tiene que llevar mascarilla cuando sale de la habitación y las visitas van a ser más restringidas tanto en horario como en cantidad», expone el director del Clínico, donde los pacientes covid ocupan seis boxes de los 12 que llegaron a copar y donde se llegaron a habilitar 74 plazas de uci cuando, habitualmente, dispone de 34. «El 2 de abril fue crítico. Casi nos quedamos sin respiradores», recuerda Costán, neumólogo. El covid obligará «durante meses» a bifurcar salas de espera o a reservar entre un 5% y un 10% de camas para posibles casos sospechosos.